慢性淋巴細胞白血病 (CLL) / 小淋巴細胞淋巴瘤 (SLL) 概述
CLL 比 SLL 更常見,是 70 歲以上人群中第二常見的惰性 B 細胞癌。 它在男性中也比在女性中更常見,並且很少影響 40 歲以下的人。
大多數惰性淋巴瘤無法治愈,這意味著一旦您被診斷出患有 CLL/SLL,您的餘生都將患有此病。 然而,由於它生長緩慢,有些人可以在沒有症狀的情況下過上充實的生活,並且永遠不需要任何治療。 但是,許多其他人會在某個階段出現症狀並需要治療。
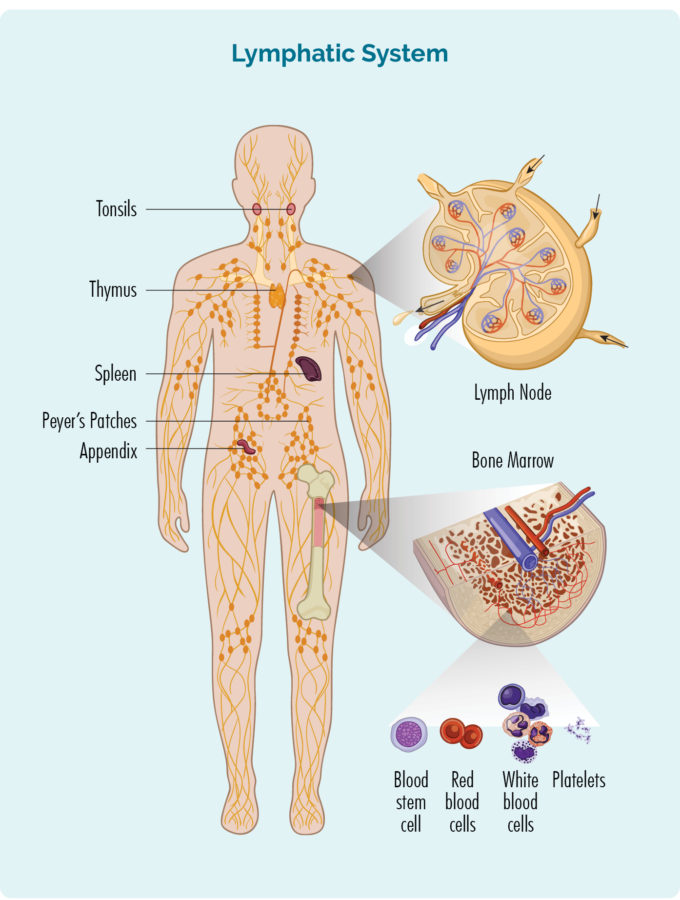
要了解 CLL / SLL,您需要了解一些 B 細胞淋巴細胞
B細胞淋巴細胞:
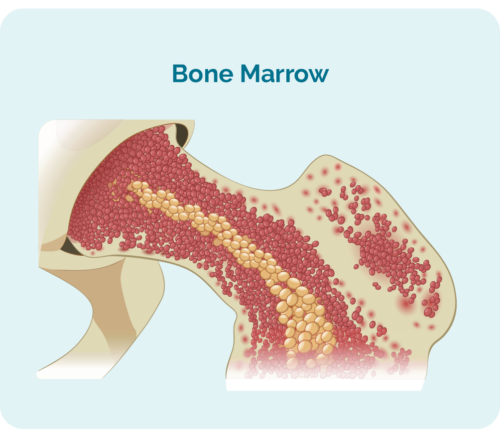
- 是在您的骨髓(骨骼中間的海綿狀部分)中產生的,但通常存在於您的脾臟和淋巴結中。
- 是一種白細胞。
- 對抗感染和疾病以保持健康。
- 記住您過去感染過的病毒,因此如果您再次感染同樣的病毒,您身體的免疫系統可以更有效、更快速地對抗它。
- 可以穿過您的淋巴系統,到達您身體的任何部位以對抗感染或疾病。
當您患有 CLL / SLL 時,您的 B 細胞會發生什麼變化?
當您患有 CLL / SLL 時,您的 B 細胞淋巴細胞:
- 變得異常並不受控制地生長,導致 B 細胞淋巴細胞過多。
- 當它們應該為新的健康細胞讓路時不要死去。
- 生長太快,因此它們通常無法正常發育,無法正常工作以抵抗感染和疾病。
- 會在您的骨髓中佔據如此多的空間,以至於您的其他血細胞(例如紅細胞和血小板)可能無法正常生長。
CLL 患者體驗
無論您從醫生和護士那裡獲得多少信息,聽取親身經歷過 CLL/SLL 的人的意見仍然會有所幫助。
下面我們有一段沃倫故事的視頻,他和他的妻子凱特在視頻中分享了他們與 CLL 的經歷。 如果您想觀看,請單擊視頻。
CLL / SLL 的症狀
CLL / SLL 是生長緩慢的癌症,因此您在被診斷時可能沒有任何症狀。 通常,您會在進行血液檢查或其他身體檢查後被診斷出來。 事實上,許多患有 CLL/SLL 的人健康長壽。 但是,您可能會在患有 CLL / SLL 的某個時候出現症狀。
您可能會出現的症狀
- 異常疲倦(疲勞)。 這種疲勞在休息或睡眠後不會好轉
- 上氣不接下氣
- 比平時更容易瘀傷或出血
- 不會消失或不斷捲土重來的感染
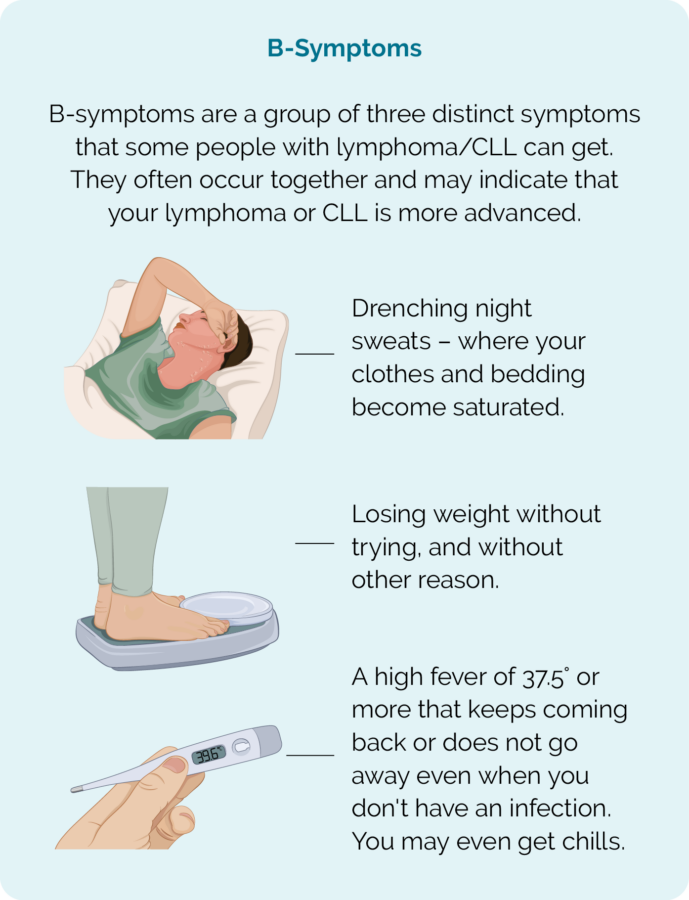
- 晚上出汗比平時多
- 不嘗試就減肥
- 頸部、腋下、腹股溝或身體其他部位的新腫塊——這些通常是無痛的
- 低血細胞計數,例如:
- 貧血 – 低血紅蛋白 (Hb)。 Hb 是紅細胞上的一種蛋白質,可在您的身體周圍攜帶氧氣。
- 血小板減少症——血小板減少。 血小板幫助您的血液凝結,因此您不會輕易流血和瘀傷。 血小板也稱為凝血細胞。
- 中性粒細胞減少症——稱為中性粒細胞的白細胞減少。 嗜中性粒細胞對抗感染和疾病。
- B 症狀(見圖)
何時尋求醫療建議
這些症狀通常還有其他原因,例如感染、活動水平、壓力、某些藥物或過敏。 但重要的是你 如果您遇到這些症狀中的任何一個持續超過一周,或者如果它們在沒有已知原因的情況下突然出現,請去看醫生。
如何診斷 CLL / SLL
您的醫生可能很難診斷 CLL / SLL。 症狀通常是模糊的,類似於感染和過敏等其他更常見疾病的症狀。 您也可能沒有任何症狀,因此很難知道何時尋找 CLL/SLL。 但是,如果您確實因上述任何症狀去看醫生,他們可能需要進行血液檢查和身體檢查。
如果他們懷疑您可能患有淋巴瘤或白血病等血癌,他們會建議進行更多檢查以更好地了解正在發生的事情。
活檢
要診斷 CLL / SLL,您需要對腫脹的淋巴結和骨髓進行活檢。 活組織檢查是指取出一小塊組織並在實驗室顯微鏡下檢查。 然後,病理學家會查看方式,以及您的細胞生長速度。
有多種方法可以獲得最佳活檢。 您的醫生將能夠討論最適合您情況的類型。 一些更常見的活檢包括:
切除淋巴結活檢
這種類型的活檢會切除整個淋巴結。 如果您的淋巴結靠近您的皮膚並且很容易感覺到,您可能會使用局部麻醉劑來麻痺該區域。 然後,您的醫生會在淋巴結附近或上方的皮膚上切開(也稱為切口)。 您的淋巴結將通過切口被移除。 在此程序後您可能會縫合,並在頂部稍微包紮。
如果淋巴結太深,醫生感覺不到,您可能需要在醫院手術室進行切除活檢。 您可能會接受全身麻醉——這是一種在切除淋巴結時讓您入睡的藥物。 活組織檢查後,您會有一個小傷口,上面可能會縫合一些敷料。
您的醫生或護士會告訴您如何護理傷口,以及他們什麼時候想再次見到您來拆線。
核心或細針活檢
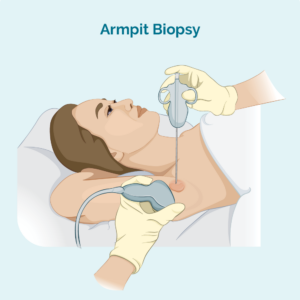
這種類型的活檢僅從受影響的淋巴結中提取樣本——它不會切除整個淋巴結。 您的醫生將使用針頭或其他特殊設備來採集樣本。 您通常會接受局部麻醉。 如果淋巴結太深,您的醫生看不到和摸不到,您可能會在放射科進行活檢。 這對於更深層次的活組織檢查很有用,因為放射科醫生可以使用超聲波或 X 射線檢查淋巴結並確保他們將針頭放在正確的位置。
核心針活檢提供比細針活檢更大的活檢樣本。
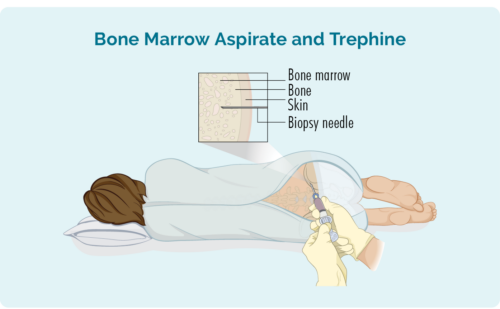
骨髓活檢
這種活組織檢查從您骨骼中間的骨髓中提取樣本。 它通常取自臀部,但根據您的個人情況,也可能取自其他骨骼,例如您的胸骨(胸骨)。
您將接受局部麻醉並可能需要一些鎮靜劑,但您會在手術過程中保持清醒。 您也可以服用一些止痛藥。 醫生會將一根針穿過您的皮膚並進入您的骨骼,以取出少量骨髓樣本。
您可能會得到一件禮服供您換上或能夠穿上您自己的衣服。 如果您穿自己的衣服,請確保它們寬鬆且方便您的臀部。
測試您的活檢
您的活組織檢查和血液檢查將被送往病理科並在顯微鏡下觀察。 通過這種方式,醫生可以確定 CLL / SLL 是否存在於您的骨髓、血液和淋巴結中,或者它是否僅限於這些區域中的一個或兩個。
病理學家將對您的淋巴細胞進行另一項測試,稱為“流式細胞術”。 這是一項特殊測試,用於查看淋巴細胞上有助於診斷 CLL/SLL 或其他淋巴瘤亞型的任何蛋白質或“細胞表面標誌物”。 這些蛋白質和標記物還可以為醫生提供有關哪種治療最適合您的信息。
等待結果
最多可能需要數週時間才能取回所有測試結果。 等待這些結果可能是一段非常艱難的時期。 與家人或朋友、議員交談或聯繫我們 Lymphoma Australia 可能會有幫助。 您可以通過電子郵件聯繫我們的淋巴瘤護理護士 護士@lymphoma.org.au 或致電 1800 953 081。
您可能還想加入我們的社交媒體群組之一,與處於類似情況的其他人聊天。 您可以在以下位置找到我們:
CLL / SLL 的分期
分期是您的醫生可以解釋您的身體有多少受淋巴瘤影響以及淋巴瘤細胞如何生長的方式。
您可能需要進行一些額外的測試才能確定您的分期。
要了解有關分期的更多信息,請單擊下面的切換按鈕。
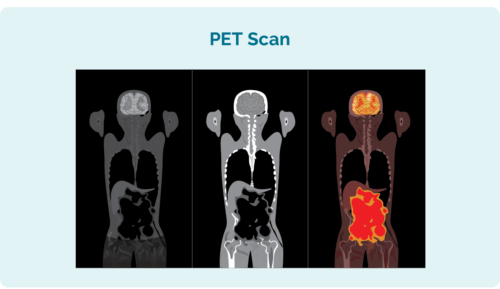
您可能需要進行的其他測試才能了解您的 CLL/SLL 擴散範圍包括:
- 正電子發射斷層掃描 (PET) 掃描。 這是您的掃描件 全身 點亮可能受 CLL / SLL 影響的區域。 結果可能類似於左圖。
- 計算機斷層掃描 (CT) 掃描。 這提供了比 X 射線更詳細的掃描,但掃描的是特定區域,例如您的胸部或腹部。
- 腰椎穿刺——您的醫生將使用針頭從您的脊柱附近採集液體樣本。 這樣做是為了檢查您的淋巴瘤是否在您的大腦或脊髓中。 您可能不需要此測試,但如果您需要,您的醫生會通知您。
CLL / SLL 的主要區別之一(除了它們的位置)是它們的分階段方式。
登場是什麼意思?
在您被診斷後,您的醫生會查看您的所有測試結果,以確定您的 CLL / SLL 處於哪個階段。 分期告訴醫生:
- 您體內有多少 CLL / SLL
- 你身體的多少區域有癌性 B 細胞和
- 您的身體如何應對疾病。
該分期系統將查看您的 CLL,看看您是否有以下任何一項:
- 血液或骨髓中的淋巴細胞水平高 – 這稱為淋巴細胞增多症 (lim-foe-cy-toe-sis)
- 淋巴結腫大 – 淋巴結腫大 (limf-a-den-op-ah-thee)
- 脾臟腫大 – 脾腫大 (splen-oh-meg-ah-lee)
- 血液中紅細胞水平低——貧血 (a-nee-mee-yah)
- 血液中的血小板水平低 – 血小板減少症 (throm-bow-cy-toe-pee-nee-yah)
- 肝臟腫大 – 肝腫大 (hep-at-o-meg-a-lee)
每個階段代表什麼
| RAI 階段 0 | 淋巴細胞增多,淋巴結、脾臟或肝臟無腫大,紅細胞和血小板計數接近正常。 |
| RAI 階段 1 | 淋巴細胞增多加上淋巴結腫大。 脾臟和肝臟沒有腫大,紅細胞和血小板計數正常或略低。 |
| RAI 階段 2 | 淋巴細胞增多加上脾臟腫大(可能還有肝臟腫大),伴或不伴淋巴結腫大。 紅細胞和血小板計數正常或略低 |
| RAI 階段 3 | 淋巴細胞增多加上貧血(紅細胞太少),伴有或不伴有淋巴結、脾臟或肝臟腫大。 血小板計數接近正常。 |
| RAI 階段 4 | 淋巴細胞增多症加上血小板減少症(血小板太少),伴有或不伴有貧血、淋巴結腫大、脾臟或肝臟。 |
*淋巴細胞增多意味著血液或骨髓中的淋巴細胞過多
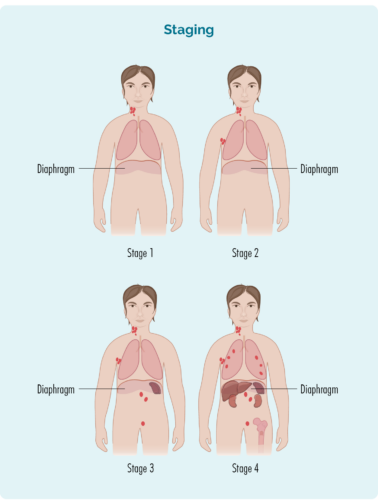
您的舞台是根據以下內容制定的:
- 受影響淋巴結的數量和位置
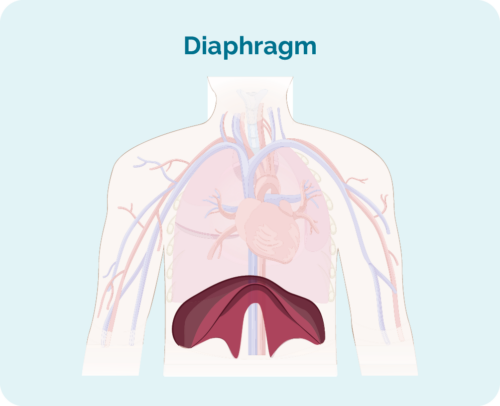
- 如果受影響的淋巴結位於橫膈膜上方、下方或兩側(橫膈膜是胸腔下方的一塊大的圓頂狀肌肉,將胸部與腹部隔開)
- 如果疾病已經擴散到骨髓或其他器官,如肝臟、肺、骨骼或皮膚
| 1實習 | 一個淋巴結區域受到影響,在隔膜上方或下方* |
| 2實習 | 隔膜同一側有兩個或更多淋巴結區域受到影響* |
| 3實習 | 橫膈膜上方至少一個淋巴結區域和橫膈膜下方至少一個淋巴結區域*受到影響 |
| 4實習 | 淋巴瘤存在於多個淋巴結中,並已擴散到身體的其他部位(例如骨骼、肺、肝臟) |
此外,您登台後可能會有一個字母“E”。 E 表示您的淋巴系統以外的器官有一些 SLL,例如您的肝臟、肺、骨骼或皮膚 | |
開始治療前問醫生的問題
看醫生可能會有壓力,了解您的疾病和可能的治療方法就像學習一門新語言一樣。 學習時
當您開始治療時,可能很難知道要問什麼問題。 如果你不知道,你不知道什麼,你怎麼知道要問什麼?
擁有正確的信息可以幫助您更有信心並知道會發生什麼。 它還可以幫助您提前計劃您可能需要的東西。
我們整理了一份您可能會覺得有用的問題清單。 當然,每個人的情況都是獨一無二的,所以這些問題並不能涵蓋所有問題,但它們確實提供了一個良好的開端。
單擊下面的鏈接,為您的醫生下載可打印的 PDF 問題。
了解您的 CLL / SLL 遺傳學
您的 CLL / SLL 可能涉及許多遺傳因素。 有些可能促成了您的疾病的發展,而另一些則提供了關於什麼是最適合您的治療類型的有用信息。 要找出涉及哪些遺傳因素,您需要進行細胞遺傳學測試。
細胞遺傳學測試
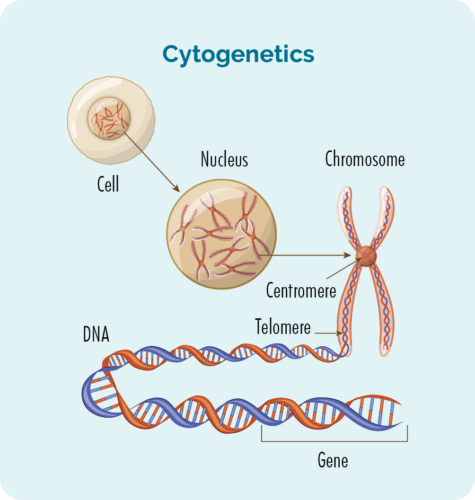
細胞遺傳學測試是對您的血液和活組織檢查進行的,以尋找您的染色體或基因的變化。 我們通常有 23 對染色體,但如果您患有 CLL / SLL,您的染色體可能看起來會有些不同。
染色體
我們身體的所有細胞(紅細胞除外)都有一個細胞核,我們的染色體就在這裡。 細胞內的染色體是長鏈 DNA(脫氧核糖核酸)。 DNA 是染色體的主要部分,它保存著細胞的指令,這部分被稱為基因。
基因
基因告訴您體內的蛋白質和細胞如何看待或行動。 如果這些染色體或基因發生變化(變異或突變),您的蛋白質和細胞將無法正常工作,您可能會患上不同的疾病。 對於 CLL / SLL,這些變化會改變 B 細胞淋巴細胞的發育和生長方式,導致它們發生癌變。
CLL / SLL 可能發生的三種主要變化稱為缺失、易位和突變。
CLL / SLL 中的常見突變
缺失是指染色體的一部分缺失。 如果您的缺失是第 13 條或第 17 條染色體的一部分,則稱為“del(13q)”或“del(17p)”。 “q”和“p”告訴醫生染色體的哪一部分缺失了。 其他刪除同理。
如果您有易位,則意味著兩條染色體(例如 11 號染色體和 14 號染色體)的一小部分相互交換了位置。 發生這種情況時,稱為“t(11:14)”。
如果您有突變,則可能意味著您多了一條染色體。 這稱為 12 三體(額外的第 12 條染色體)。 或者您可能有其他突變,稱為 IgHV 突變或 Tp53 突變。 所有這些變化都可以幫助您的醫生為您制定最佳治療方案。因此,請務必讓您的醫生解釋您的個人變化。
當您被診斷患有 CLL / SLL 時和治療前,您需要進行細胞遺傳學檢測。 細胞遺傳學測試是指科學家查看您的血液和腫瘤樣本,以檢查可能與您的疾病有關的遺傳變異(突變)。
每個患有 CLL / SLL 的人都應該在開始治療前進行基因檢測。
其中一些測試您只需要進行一次,因為結果在您的一生中保持不變。 其他測試,您可能需要在每次治療前進行,或者在您的 CLL / SLL 旅程中的不同時間進行。 這是因為隨著時間的推移,新的基因突變可能會由於治療、您的疾病或其他因素而發生。
您將進行的更常見的細胞遺傳學測試包括:
IgHV 突變狀態
你應該在第一次治療前吃這個 僅有的。 IgHV 不會隨時間變化,因此只需檢測一次。 這將被報告為突變的 IgHV 或未突變的 IgHV。
魚測試
您應該在第一次和每次治療前服用此藥。 FISH 測試的基因變化會隨著時間的推移而改變,因此建議在第一次開始治療之前進行測試,並在整個治療過程中定期進行測試。 它可以顯示您是否有缺失、易位或額外的染色體。 這將報告為 del(13q)、del(17p)、t(11:14) 或 12 三體。雖然這些是 CLL /SLL 患者最常見的變異,但您可能有不同的變異,但報告將是類似於這些。
(魚代表 F熒光的 In S國際電聯 H雜交,是一種在病理學中完成的測試技術)
TP53突變狀態
您應該在第一次和每次治療前服用此藥。 TP53 會隨著時間的推移而變化,因此建議在第一次開始治療之前進行檢測,並在整個治療過程中定期進行檢測。 TP53 是一種基因,它為一種叫做 p53 的蛋白質提供代碼。 p53 是一種腫瘤抑制蛋白,可阻止癌細胞生長。 如果您有 TP53 突變,您可能無法製造 p53 蛋白,這意味著您的身體無法阻止癌細胞的發展。
它為什麼如此重要?
了解這些很重要,因為我們知道並非所有患有 CLL/SLL 的人都具有相同的遺傳變異。 這些變化會向您的醫生提供有關可能對您的特定 CLL/SLL 有效或可能無效的治療類型的信息。
請與您的醫生討論這些測試以及您的結果對您的治療選擇意味著什麼。
例如,我們知道 如果您有 TP53 突變、未突變的 IgHV 或 del(17p),則不應接受化療 因為它不適合你。 但這並不意味著沒有治療。 有一些有針對性的治療方法可以很好地適用於具有這些變異的人。 我們將在下一節中討論這些。
CLL / SLL 的治療
完成活組織檢查、細胞遺傳學檢測和分期掃描的所有結果後,您的醫生將審查這些結果以確定最適合您的治療方法。 在一些癌症中心,您的醫生可能還會與一組專家會面,討論最佳治療方案。 這稱為 多學科團隊 (MDT) 會議。
我的治療方案是如何選擇的?
您的醫生會考慮有關您的 CLL / SLL 的許多因素。 關於何時或是否需要開始以及最佳治療的決定基於:
- 您淋巴瘤的個體階段、遺傳變化和症狀
- 您的年齡、既往病史和總體健康狀況
- 您當前的身心健康和患者偏好。
其他測試
在您開始治療之前,您的醫生會要求進行更多檢查,以確保您的心臟、肺和腎臟能夠應對治療。 額外測試可能包括 ECG(心電圖)、肺功能測試或 24 小時尿液收集。
您的醫生或癌症護士可以向您解釋您的治療計劃和可能的副作用。 他們還可以回答您可能提出的任何問題。 就任何您不明白的問題向您的醫生和/或癌症護士提問很重要。
聯絡我們
對於您和您所愛的人來說,等待您的結果可能是一段額外壓力和焦慮的時期。 在此期間建立強大的支持網絡非常重要。 如果您也接受治療,您將需要它們。
Lymphoma Australia 希望成為您支持網絡的一部分。 您可以通過電話或電子郵件聯繫 Lymphoma Australia Nurse Helpline 提出您的問題,我們可以幫助您獲得正確的信息。 您還可以加入我們的社交媒體頁面以獲得額外支持。 我們在 Facebook 上的 Lymphoma Down Under 頁面也是與澳大利亞和新西蘭其他淋巴瘤患者聯繫的好地方
淋巴瘤護理護士熱線:
電話:1800 953 081
Email: 護士@lymphoma.org.au
治療選項可以包括以下任何一項:
Watch and Wait(主動監控)
大約十分之一的 CLL / SLL 患者可能永遠不需要治療。 它可能會在數月或數年內保持穩定,幾乎沒有症狀。 但是你們中的一些人可能會接受幾輪治療,然後緩解。 如果您不需要立即治療或在緩解之間有時間,您將通過觀察和等待(也稱為主動監測)進行管理。 CLL 有很多好的治療方法,因此可以控制很多年。
支持性護理
如果您患有嚴重疾病,可以提供支持性護理。 它可以幫助您減少症狀並更快好轉。
白血病細胞(血液和骨髓中的癌性 B 細胞)可能會不受控制地生長並擠滿您的骨髓、血液、淋巴結、肝臟或脾臟。 由於骨髓中充滿了太年輕而無法正常工作的 CLL / SLL 細胞,您的正常血細胞會受到影響。 支持性治療可能包括輸血或輸血小板,或者使用抗生素來預防或治療感染。
支持性護理可能包括諮詢專業護理團隊(如心臟科,如果您有心臟問題)或姑息治療來控制您的症狀。 它還可以討論您對未來醫療保健需求的偏好。 這稱為高級護理計劃。
姑息治療
重要的是要知道,在您的治療過程中,您可以隨時調用姑息治療團隊,而不僅僅是在生命結束時。 姑息治療團隊非常擅長支持人們在生命的盡頭做出他們需要做出的決定。 但,他們不只是照顧垂死的人。 他們還是在您患有 CLL / SLL 的整個旅程中隨時管理難以控制的症狀的專家。 所以不要害怕徵求他們的意見。
如果您和您的醫生決定對您的淋巴瘤進行支持性治療或停止治愈性治療,可以做很多事情來幫助您在一段時間內盡可能保持健康和舒適。
化療(化療)
您可能會在癌症診所或醫院將這些藥物製成藥片和/或以點滴(輸液)的形式進入您的靜脈(進入您的血液)。 幾種不同的化療藥物可以與免疫治療藥物聯合使用。 化療會殺死快速生長的細胞,因此也會影響一些快速生長的好細胞,從而引起副作用。
單克隆抗體 (MAB)
您可以在癌症診所或醫院接受 MAB 輸注。 MAB 附著在淋巴瘤細胞上,吸引其他對抗白細胞和蛋白質的疾病進入癌症。 這有助於您自身的免疫系統對抗 CLL/SLL。
化學免疫療法
化療(例如,FC)聯合免疫療法(例如,利妥昔單抗)。 通常在化療方案的縮寫後加上免疫治療藥物的首字母,如FCR。
靶向治療
您可以在家中或醫院將這些作為藥片服用。 靶向療法附著在淋巴瘤細胞上並阻斷它生長和產生更多細胞所需的信號。 這會阻止癌症的生長,並導致淋巴瘤細胞死亡。 有關這些治療的更多信息,請參閱我們的 口腔療法資料單.
幹細胞移植 (SCT)
如果您年輕並且患有侵襲性(快速生長的)CLL/SLL,則可以使用 SCT,但這種情況很少見。 要了解有關幹細胞移植的更多信息,請參閱資料單 淋巴瘤移植
開始治療
許多 CLL/SLL 患者在首次診斷時不需要治療。 相反,你會繼續守望等待。 這對於患有 1 期或 2 期疾病的人,甚至一些患有 3 期疾病的人來說很常見。
如果您患有 3 或 4 期 CLL/SLL,您可能需要開始治療。 當您第一次開始治療時,稱為一線治療。 您可能有不止一種藥物,這些藥物可能包括化療、單克隆抗體或靶向治療。
當您進行這些治療時,您將循環進行。 這意味著您將接受治療,然後休息,然後是另一輪(週期)治療。 對於大多數 CLL/SLL 患者,化學免疫療法可有效達到緩解(無癌症跡象)。
基因突變和治療
一些基因異常可能意味著靶向治療對您最有效,而其他基因異常——或正常基因可能意味著化學免疫療法最有效。
正常 IgHV (未突變的 IgHV)或 17p刪除 或 TP53 基因突變
您的 CLL/SLL 可能不會對化療產生反應,但它可能會對這些有針對性的治療之一產生反應:
- Ibrutinib——一種稱為 BTK 抑製劑的靶向療法
- Acalabrutinib——一種靶向治療(BTK 抑製劑),有或沒有稱為 obinutuzumab 的單克隆抗體
- Venetoclax & Obinutuzumab – venetoclax 是一種稱為 BCL-2 抑製劑的靶向療法,obinutuzumab 是一種單克隆抗體
- Idelalisib 和 rituximab – idelalisib 是一種稱為 PI3K 抑製劑的靶向療法,而 rituximab 是一種單克隆抗體
- 您也可能有資格參加臨床試驗——請諮詢您的醫生
重要信息 – Ibrutinib 和 Acalabrutinib 目前已獲得 TGA 批准,這意味著它們可在澳大利亞上市。 然而,它們目前並未被 PBS 列為 CLL/SLL 的一線治療藥物。 這意味著他們要花很多錢才能訪問。 有可能以“同情理由”獲得藥物,這意味著費用部分或全部由製藥公司承擔。 如果你有 正常(未突變)IgHV,或 17p 缺失, 向您的醫生詢問有關同情獲得這些藥物的信息。
Lymphoma Australia 正在通過向藥物福利諮詢委員會 (PBAC) 提交一份文件來為 CLL/SLL 患者提倡,以延長這些藥物的 PBS 清單以用於一線治療; 讓更多 CLL/SLL 患者更容易獲得這些藥物。
您還可以通過以下方式幫助提高認識並向 PBAC 提交您自己的申請,以將 PBS 列為一線治療 請點擊此處。
M突變型IgHV,或上述以外的變化
您可能會接受 CLL/SLL 的標準治療,包括化學療法或化學免疫療法。 免疫療法(利妥昔單抗或 obinutuzumab)僅在您的 CLL/SLL 細胞具有稱為 CD20 在他們。 如果您的細胞有 CD20,您的醫生會告訴您。
如果您有以下情況,醫生可以選擇幾種不同的藥物和組合 突變的IgHV 。 這些包括:
- 苯達莫司汀& r伊妥昔單抗 (BR) – 苯達莫司汀是一種化療藥物,而利妥昔單抗是一種單克隆抗體。 它們都以輸液形式給藥。
- 氟達拉濱, c環磷酰胺& r伊妥昔單抗 (FC-R)。 氟達拉濱和環磷酰胺是化療藥物,利妥昔單抗是單克隆抗體。
- 苯丁酸氮芥和奧比妥珠單抗——苯丁酸氮芥是一種化療藥片,而奧比妥珠單抗是一種單克隆抗體。 它主要用於年長、體弱的人。
- 苯丁酸氮芥——一種化療藥片
- 您也可能有資格參加臨床試驗
如果您知道您將接受的治療的名稱,您可以找到 更多信息在這裡.
緩解和復發
治療後,你們中的大多數人會進入緩解期。 緩解期是指您體內沒有任何 CLL/SLL 跡象,或者 CLL/SLL 得到控制且不需要治療的一段時間。 緩解可以持續多年,但最終 CLL 通常會復發(復發)並給予不同的治療。
難治性 CLL / SLL
你們中很少有人可能無法通過一線治療獲得緩解。 如果發生這種情況,您的 CLL / SLL 稱為“難治性”。 如果您患有難治性 CLL / SLL,您的醫生可能會想要嘗試不同的藥物。
如果您患有難治性 CLL/SLL 或在復發後接受的治療稱為二線治療。 二線治療的目標是讓您再次獲得緩解。
如果你進一步緩解,然後復發並進行更多治療,這些接下來的治療稱為三線治療,四線治療等。
您的 CLL/SLL 可能需要多種類型的治療。 專家們正在發現新的、更有效的治療方法,這些治療方法可以延長緩解時間。 如果您的 CLL/SLL 對治療反應不佳或在治療後(六個月內)很快復發,這被稱為難治性 CLL/SLL,將需要不同類型的治療。
如何選擇二線治療
在復發時,治療的選擇將取決於幾個因素,包括。
- 您的病情緩解了多長時間
- 您的總體健康狀況和年齡
- 您過去接受過哪些 CLL 治療
- 你的喜好。
這種模式可能會在很多年內重複出現。 新的靶向療法可用於復發或難治性疾病,復發性 CLL/SLL 的一些常見治療方法包括:
- Venetoclax——靶向治療(BCL2 抑製劑) – 平板電腦
- 伊布替尼 (Ibruvica) – 靶向治療(BTK 抑製劑)——片劑
- 阿卡拉布替尼 – 靶向治療(BTK 抑製劑)——片劑
- Idelalisib 和利妥昔單抗 – idelalisib 是一種靶向療法(PI3K 抑製劑),而 rituximab 是一種單克隆抗體。 Idelalisib 是一種藥片,而利妥昔單抗則滴入您的靜脈。
可以找到有關靶向治療的更多信息 並點選這裡。
如果您年輕且身體健康(除了患有 CLL/SLL),您可能能夠 同種異體幹細胞移植.
建議您在需要開始新治療的任何時候向您的醫生詢問您可能有資格參加的臨床試驗。 臨床試驗對於尋找新藥或藥物組合以在未來改善 CLL / SLL 的治療非常重要。
他們還可以為您提供嘗試新藥、藥物組合或您無法在試驗之外獲得的其他治療的機會。 如果您有興趣參加臨床試驗,請詢問您的醫生您有資格參加哪些臨床試驗。
正在測試 CLL / SLL 的一些治療方法
目前有許多治療方法和新的治療組合正在世界各地的臨床試驗中針對新診斷和復發的 CLL 患者進行測試。 正在研究的一些療法是;
- Venetoclax 聯合療法——使用 Venetoclax 與其他類型的治療
- Zanubrutinib——一種靶向治療的膠囊(BTK 抑製劑)
- 嵌合抗原受體T細胞療法(CAR T細胞療法)
CLL / SLL 的預後——以及治療結束時會發生什麼
預後著眼於您的 CLL / SLL 的預期結果,以及可能對您的治療產生什麼影響。
目前的治療無法治愈 CLL / SLL。 這意味著一旦您被診斷出來,您將在餘生中患有 CLL / SLL……但是,許多患有 CLL / SLL 的人仍然過著健康長壽的生活。 治療的目的或意圖是將 CLL / SLL 保持在可控水平,並確保您幾乎沒有或沒有影響您生活質量的症狀。
每個患有 CLL / SLL 的人都有不同的風險因素,包括年齡、病史和遺傳。 因此,很難從一般意義上談論預後。 建議您與您的專科醫生討論您自己的風險因素,以及這些因素如何影響您的預後。
生存——與癌症共存
健康的生活方式,或治療後一些積極的生活方式改變,對您的康復有很大幫助。 您可以做很多事情來幫助您在患有 CLL / SLL 的情況下過上良好的生活。
許多人發現在癌症診斷或治療後,他們的目標和生活重點發生了變化。 了解您的“新常態”是什麼可能需要時間並且令人沮喪。 您的家人和朋友的期望可能與您不同。 您可能會感到孤立無援、疲憊不堪或每天都會發生各種不同的情緒。 CLL / SLL 治療後的主要目標是恢復生命並且:
- 在工作、家庭和其他生活角色中盡可能積極
- 減輕癌症及其治療的副作用和症狀
- 識別和管理任何晚期副作用
- 幫助您盡可能保持獨立
- 改善您的生活質量並保持良好的心理健康
癌症康復
可能會向您推薦不同類型的癌症康復。 這可能意味著範圍廣泛的任何服務,例如:
- 物理治療,疼痛管理
- 營養和運動計劃
- 情感、職業和財務諮詢
我們在下面的資料單中提供了一些很棒的提示:
轉化淋巴瘤(里氏轉化)
什麼是轉型
轉化淋巴瘤是一種最初被診斷為惰性(生長緩慢)但已轉化為侵襲性(快速生長)疾病的淋巴瘤。
轉化很少見,但如果惰性淋巴瘤細胞中的基因隨時間受損,則可能會發生轉化。 這可能是自然發生的,也可能是某些治療的結果,導致細胞生長得更快。 當這種情況發生在 CLL / SLL 中時,它被稱為里氏綜合症 (RS)。
如果發生這種情況,您的 CLL / SLL 可能會轉化為一種稱為瀰漫性大 B 細胞淋巴瘤 (DLBCL) 的淋巴瘤,甚至更罕見的是 T 細胞淋巴瘤。
有關轉化淋巴瘤的更多信息,請參閱我們的 資料單在這裡。